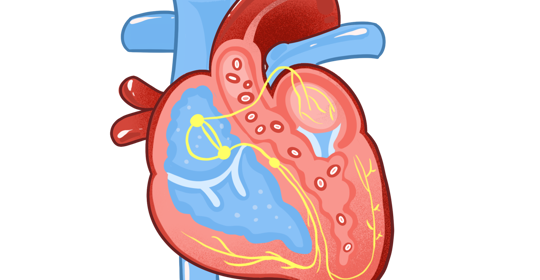
55歲以下人群中心臟衰竭的發生率上升,關聯因素有高血壓、冠狀動脈粥狀硬化性心臟病等。心臟衰竭患者應避免接種疫苗,因為免疫系統功能下降等原因可能導致風險增加。若病情穩定並符合接種條件,建議諮詢醫生進行評估。
55 歲以下出現心臟衰竭比例增高
55歲以下人群出現心臟衰竭的比例增高,可能與高血壓、冠狀動脈粥狀硬化性心臟病、糖尿病、瓣膜病、先天性心血管疾病等因素有關。患者需要及時就醫以獲得適當的治療和管理。
高血壓
長期血壓升高可導致左心室負荷增加,最終可能導致心肌重塑和心臟衰竭。患者的典型表現為頭痛、眼花等,也可能會有心悸的症狀發生。常用藥物包括硝苯地平(Nifedipine)、氨氯地平(Amlodipine)等鈣通道阻滯劑來控制血壓水平。
冠狀動脈粥狀硬化性心臟病
由於冠狀動脈粥樣斑塊使血管腔狹窄或阻塞,導致心肌缺血、缺氧而引起的心臟病變。症狀可能包括胸痛、呼吸困難以及體力活動後易疲勞。阿斯匹靈(Aspirin)、辛伐他汀(Simvastatin)等藥物可用於緩解病情發展。
糖尿病
高血糖狀態會導致微血管傷害,促進動脈粥狀硬化的進展,並加劇心臟功能損害。常見症狀為多尿、多飲、體重下降及疲乏無力。胰島素注射是治療第二型糖尿病的主要手段之一。
瓣膜病
涉及心臟瓣膜結構異常或功能障礙的一組疾病總稱,如風溼熱、感染性心內膜炎等,會引起瓣膜狹窄或者關閉不全,從而影響血液流動並誘發心臟衰竭。患者可能出現心慌氣短、下肢水腫等症狀。手術治療是解決嚴重瓣膜問題的有效方法,例如二尖瓣置換術。
先天性心血管疾病
指出生時即存在的心血管系統解剖結構異常,常見的包括心房中隔缺損、法洛氏四重症(ToF)等,這些畸形會干擾正常血液循環並導致心臟衰竭。典型體徵包括發紺、勞累後呼吸急促以及成長發育遲緩。對於複雜先心病患兒,常需多次手術干預才能達到理想效果。
上述提及的情況都可能導致55歲以下人群中心臟衰竭的發生率上升。定期體檢有助於早期發現潛在風險因素並採取相應預防措施。
喘、腫、累之外!心跳偏快也是警訊之一
心跳偏快可能是心臟疾病或其他疾病的症狀,需就醫確診。
心跳偏快可能是由多種因素導致的,例如焦慮、貧血、甲狀腺功能亢進、先天性心臟病等。這些因素會導致心臟的收縮頻率加快,進而影響心臟的功能和血液循環,可能會對身體造成不良影響。
除此之外,還應考慮是否存在電解質失衡、藥物副作用、感染引起的心肌炎等情況。
在關注上述症狀的同時,建議患者定期監測心率,保持健康的生活方式,並避免吸菸和飲酒,以減少心血管風險。

心臟衰竭從抽血檢查可觀察三大指標
心臟衰竭的診斷可以透過抽血檢查中的BNP、CRP和肌酸激酶等三大指標來觀察。如果患者病情需要,可以考慮心臟康復訓練、利尿劑治療、血管擴張劑治療、心肌重塑藥物治療、心臟輔助裝置使用等治療措施。
心臟康復訓練
心臟康復訓練通常包括有氧運動、力量訓練和平衡練習,在專業指導下定期進行。此措施有助於改善心功能和提高生活品質,適用於輕度至中度心臟衰竭患者。
利尿劑治療
利尿劑透過促進體內鈉離子排洩來減少體液瀦留,常用藥物如呋塞米(Furosemide)、氫氯噻嗪(Hydrochlorothiazide)等。該措施能夠緩解心臟衰竭患者的水腫及呼吸困難等症狀。
血管擴張劑治療
血管擴張劑透過鬆弛平滑肌細胞,使周邊動脈擴張,增加血液流動,減輕心臟負擔。代表性藥物為壓得疏(Sodium nitroprusside)片、單硝異山梨酯(Isosorbide mononitrate)片等。這類藥物能降低心臟負荷,從而改善心臟衰竭的症狀。但需注意個體差異及可能出現的副作用。
心肌重塑藥物治療
心肌重塑藥物治療涉及使用β感受器阻滯劑、醛固酮感受器拮抗劑等,按醫囑規律服用。這些藥物可減緩心室重構過程,對預防心臟衰竭進一步惡化有益。須監測潛在風險並遵循醫師指導。
心臟輔助裝置使用
心臟輔助裝置包括機械循環支援器和人工心臟兩種型別,需要專業團隊安裝和管理。針對嚴重心臟衰竭病例,該措施可提供暫時性或長期性幫助,提升生存品質。安裝前後應嚴密監控感染防控和其他併發狀況。
建議定期監測血壓、體重和液體攝入量,以評估心臟衰竭患者的病情變化。飲食方面宜選用低鹽、高纖維食物,如新鮮蔬菜和全麥食品,以減少水腫發生。
心臟衰竭「急性期」不適合接種疫苗
心臟衰竭「急性期」不適合接種疫苗,主要因為以下幾點原因:
免疫系統功能下降
並發症風險增加
能力減弱應付感染
須經特殊評估
接種後需特別監測
如果您的狀況穩定且符合接種條件,請諮詢醫師以獲取適當的建議。
#部分藥物尚未在所有地區上市,僅供參考#
#網站專稿,未經書面授權請勿轉載#