該文章介紹了預防結直腸癌的一些不可避免的風險因素,並強調了定期體檢的重要性。其中,血液檢查和結腸鏡檢是常見的篩查手段,而影像學檢查如鋇餐造影則可評估腸道情況。若發現息肉,可透過內視鏡摘除。對於家族史陽性者,基因檢測也是一種輔助判斷方式。若有症狀出現,應及時就醫以便早期診斷與治療。
不可避免的風險因素
不可避免的風險因素包括遺傳易感性、年齡、性別、吸菸、飲酒等,這些因素可能增加某些疾病的風險。為了有效預防或管理這些風險,建議定期體檢、健康飲食、適量運動並避免不良生活習慣。
遺傳易感性
遺傳易感性指個體攜帶某些基因突變或缺陷,這些基因可能與特定疾病的風險增加有關。例如,乳癌風險增加可能與BRCA1和BRCA2等基因相關。對於遺傳易感性的管理通常涉及家族史調查、基因檢測以及定期篩查。
年齡
隨著年齡增長,細胞衰老和DNA傷害積累可能導致癌症和其他慢性病的發生率增加。針對年齡相關的風險可以透過健康的生活方式如均衡飲食和規律鍛鍊來延緩,同時建議進行定期體檢以早期發現潛在問題。
性別
許多疾病包括心血管疾病和某些型別的癌症,在男性中的發病率高於女性。為了減少性別差異帶來的風險,建議男性關注生活方式並定期接受醫療檢查。
吸菸
菸草煙霧中含有多種有害化學物質,長期吸入會導致肺部組織氧化應激和發炎反應增強,從而增加肺癌及其他呼吸系統疾病的風險。戒菸是降低吸菸相關風險的最有效方法;如果無法戒菸,可以嘗試使用尼古丁替代療法或其他藥物輔助戒菸。
飲酒
酒精攝入可導致肝功能受損,增加肝硬化和肝癌的風險;過量飲酒還與心臟疾病和某些癌症有關。減少酒精攝入量或完全戒酒是必要的預防措施;對經常飲酒者,建議每年至少進行一次肝臟功能檢查。
除以上提及的因素外,建議定期進行健康評估,特別是有家族史的人群,以監測任何潛在風險。必要時,醫生可能會推薦針對性的基因檢測或影像學檢查,如乳房X光攝影術或結腸鏡檢查。
血液檢查
血液檢查通常包括血常規、生化檢驗、凝血功能測定、全血細胞計數和D-二聚體檢測等專案。這些檢查有助於評估血液成分和功能,如果需要進一步瞭解血液健康狀況,建議諮詢醫生進行相應檢查。
血常規
通過觀察紅血球、白血球和血小板的數量及形態分佈,判斷是否存在感染、貧血等問題。採集靜脈血後,在自動化血液分析儀上完成對樣本中各種有形成分的計數。
生化檢驗
包括肝腎功能、電解質平衡等指標檢測,用於評估身體內基礎代謝狀態及相關臟器的功能情況。通常需要空腹取樣,實驗室會對血糖、血脂、肌酐等引數進行定量分析。
凝血功能測定
凝血功能測定能夠反映身體的止血機制是否正常工作,有助於診斷出血性疾病。一般採取肘正中靜脈抽血的方式獲取血液樣本,並送至實驗室進行相關凝固試驗。
全血細胞計數
全血細胞計數可提供紅血球、白血球以及血小板數量資訊,有助於識別貧血、感染或出血等問題。透過抽取一定量周邊血液,在專用儀器上計算不同型別的血細胞比例。
D-二聚體檢測
D-二聚體水平升高與深靜脈血栓形成或肺栓塞有關,是凝血功能異常的表現之一。無特殊準備,醫生會抽取患者的靜脈血送至實驗室進行D-二聚體濃度檢測。
以上各項檢查均需空腹進行,避免進食含脂肪食物以確保準確結果。建議提前預約檢查時間,並按醫囑做好相應準備工作。
乙狀結腸鏡
乙狀結腸鏡檢查通常在醫院或診所進行,一般需要預約。此項操作旨在觀察乙狀結腸內部情況,常用於診斷發炎性腸道疾病(IBD)、結腸息肉等疾病。
該檢查過程中醫生會將一根帶有微型攝影機的細長管子插入肛門進入乙狀結腸,然後調整方向使鏡頭能夠拍攝到整個結腸內部,並採集組織樣本進行病理學分析。患者需空腹至少6小時以確保腸道清潔,並按醫囑服用瀉劑排空糞便。
接受乙狀結腸鏡檢前應避免食用含纖維多的食物及飲料,以免影響視野觀察結果準確性;有出血傾向者應在醫師指導下使用抗凝藥物如阿斯匹靈(Aspirin)、華法林(Warfarin)等。此外還需注意個人衛生以防感染發生。
大腸鋇劑雙重對比
大腸鋇劑雙重對比可以採用口服瀉劑、腸道清洗液灌腸、腸道清潔劑口服溶液、腸道充氣顯影劑使用前腸道準備等方法來進行治療。如果症狀沒有改善或者加重,應儘快就醫。
口服瀉劑
透過口服瀉劑如硫酸鎂、甘露醇(Mannitol)來清除腸道內容物,通常需提前數小時開始服用。非處方瀉藥可有效促進腸道蠕動,減少腸道對鋇劑吸收,從而提高雙對比效果。
腸道清洗液灌腸
採用專用設備將含有碘化物或其他染料的液體經肛門注入直腸及結腸內,一般需要在醫生指導下操作。利用液體填充結腸內部空間並使其膨脹起來以便於觀察;同時,其中所含有的染料能夠增強影像顯示清晰度。
腸道清潔劑口服溶液
患者按照說明書的要求,在檢查前一段時間內飲用特定配方的清潔劑溶液以清理腸道。此方法有助於去除食物殘渣及其他可能干擾影像結果的物質,為雙對比成像創造良好條件。
腸道充氣顯影劑使用前腸道準備
在預約的大腸檢査當天,患者需要禁食至少8小時以上,並且按照醫囑攝取特定量的充氣顯影劑。充氣顯影劑可以幫助擴張大腸壁,便於醫師更清楚地觀察到任何異常區域。此外,它還具有一定的潤滑作用,能減輕因排洩物乾結而引起的不適感。
在進行大腸鋇劑雙重對比時,應嚴格遵循醫生指導,不可隨意增減藥物劑量以免引起不良反應。另外,對於存在消化道狹窄或者阻塞者,則不建議使用上述方式進行檢查,以免導致病情加重。
手術
手術可以考慮以下幾點:
1. 手術適應症: 包括疾病型別、病情嚴重程度以及患者整體健康狀況,以確定是否需要進行手術。
2. 麻醉方式評估: 根據患者的年齡、身體條件及手術複雜性來選擇合適的麻醉方法。
3. 術前準備: 確保患者空腹並根據需要進行特殊準備,如禁食或吊點滴等。
4. 患者溝通與心理支援: 向患者解釋整個過程,並提供必要的安撫措施以減輕緊張情緒。
5. 術後護理跟蹤: 監測生命體徵,觀察傷口癒合情況,並確保適當的康復指導。
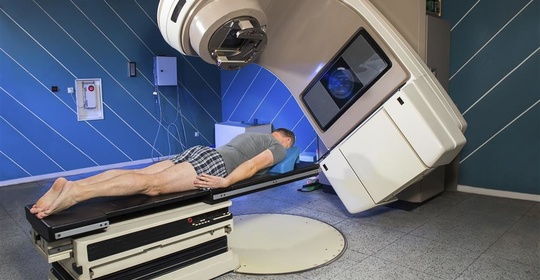
放射療法
放射療法透過高能量射線殺死癌細胞,以控制或消除腫瘤。該過程通常需要多次治療,並由輻射物理學家監督。
適應症評估
治療計劃制定
實施放射治療
副作用監測與管理
效果評估與隨訪管理
化學療法
化學療法通過使用抗癌藥物來治療癌症,通常包括多個週期。以下是化學療法的一般步驟:
1. 首次診斷評估:醫生會仔細檢查患者的病史、體格檢查和必要的實驗室檢測,以確定是否需要化學療法以及最佳方案。
2. 訂立治療計劃:根據腫瘤型別、分期和其他因素,制定一個包含各種化學藥物組合的治療方案。
3. 療程實施:患者按照預定時間表接受一系列注射或口服化學藥物治療,每次治療間隔一般為幾周至幾個月。
4. 監督與副作用管理:定期監測腫瘤縮小情況及可能出現的不良反應,並進行相應調整或支持性治療。
5. 完成後隨訪:在最後一次療程結束後,持續跟蹤患者的情況,確保腫瘤沒有復發,同時處理長期副作用。
以上是化學療法的基本流程,但具體方案需由專科醫師根據患者獨特狀況量身定製。
標靶治療
標靶治療是一種癌症治療方法,其透過特定的分子靶點來阻斷癌細胞生長和擴散。以下是標靶治療的關鍵要點:
1. 標靶治療旨在針對特定的分子靶點進行干預,如酪氨酸激酶、血管內皮生長因子感受器等。
2. 該方法利用藥物與這些靶點相互作用以抑制腫瘤生長或促進其死亡。
3. 相較於傳統化療,標靶治療具有更精準的作用方式,並可能產生較少的全身性副作用。
4. 然而,在實施標靶治療前必須先對患者進行全面基因檢測以確定是否存在相應的靶點突變。
5. 需要定期監測患者的病情變化及可能出現的耐藥情況,並根據結果調整治療方案。

參考資料
以下是您的參考資料:
1. 參考資料連結1。
2. 參考資料連結2。
3. 參考資料連結3。
4. 參考資料連結4。
5. 參考資料連結5。
#部分藥物尚未在所有地區上市,僅供參考#
#網站專稿,未經書面授權請勿轉載#